El Síndrome de Johanson-Blizzard (SJB) es un trastorno autosómico recesivo poco frecuente, descrito por primera vez en 1971 por Johanson y Blizzard (1). Las características clínicas son (de mayor a menor frecuencia): insuficiencia pancreática exocrina, hipoplasia/aplasia de las alas de la nariz, anomalías dentales, defectos del cuero cabelludo, pérdida auditiva neurosensorial, retraso del crecimiento y psicomotor, hipotiroidismo, ano imperforado y anomalías genitourinarias (2).
La pérdida de dientes debido a la ausencia congénita de dientes se encuentra a menudo en los niños pequeños. Debido al incompleto crecimiento de los maxilares, la rehabilitación mediante prótesis removibles, puente Maryland o el cierre de espacios mediante movimientos ortodóncicos son las modalidades de tratamiento más frecuentes (3), sin embargo, estas opciones pueden conducir a una mayor tasa de caries, el aumento de la reabsorción alveolar y otras complicaciones periodontales (4).
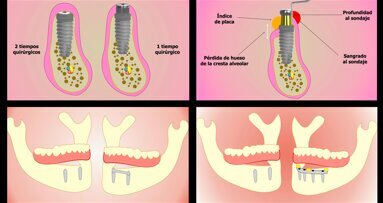
En un consenso sobre Displasia Ectodérmica (5) se propuso que los implantes dentales no debían colocarse antes del cese del crecimiento de los maxilares debido a que los implantes actúan como dientes anquilosados y no son capaces de seguir el desarrollo vertical alveolar (6). No obstante, los pacientes con oligodoncia grave suponen una excepción al tratamiento con implantes (7). En los pacientes con displasia ectodérmica, los implantes se han colocado con éxito en el maxilar y en la mandíbula. Kearns y cols. (8) no encontraron restricción del crecimiento transversal y sagital tras la colocación de implantes en niños con displasia ectodérmica.
El objetivo de este trabajo es describir un tratamiento para la rehabilitación oral en una niña con ausencia de dentición permanente como consecuencia del síndrome de Johanson-Blizzard.
CASO CLÍNICO
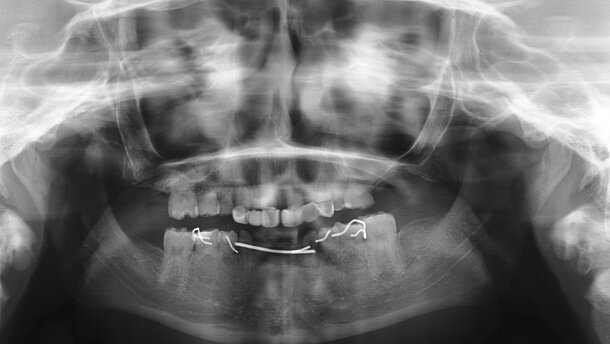
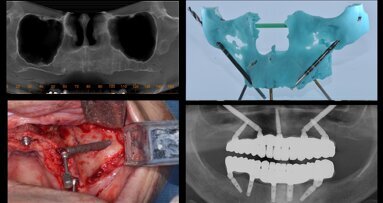
Niña de 15 años de edad, diagnosticada de síndrome de Johanson-Blizzard, que presentaba oligodoncia en la dentición temporal y permanente acude a la clínica para rehabilitación con implantes dentales. Era portadora de una prótesis fija maxilar ferulizada a sus dientes remanentes y una prótesis removible mandibular para reponer los dientes ausentes (figura 1 y figura 2). Se realizó una consulta interdisciplinar y una exploración clínica extraoral e intraoral, registros fotográficos, cefalometría lateral y una ortopantomografía (figura 3). Se montaron los modelos en un articulador semiajustable Whip-Mix 3000® (Whip-Mix Corporation, Louisville, USA) y se realizó un encerado diagnóstico para evaluar los parámetros estéticos y la relación de los dientes con el reborde alveolar (perfiles de emergencia). Se preparó una guía quirúrgica y se tomó un registro de oclusión céntrica en cera.
Tratamiento quirúrgico
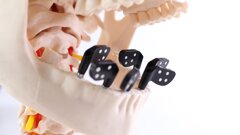
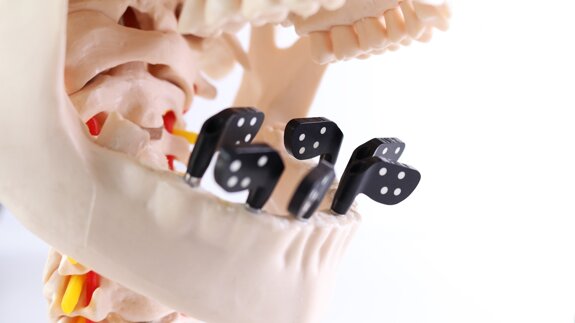
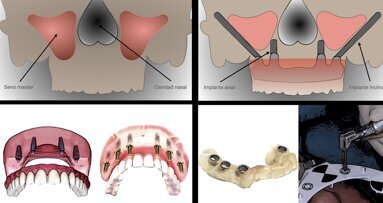
La cirugía se realizó bajo anestesia local (articaína 4 % con epinefrina 1:100000), se realizó la extracción de todos los dientes remanentes de forma atraumática (5,5, 5,4, 5,3, 1,1, 2,1, 6,3, 6,4, 6,5, 7,5, 7,4, 7,3, 8,3, 5,4, 8,5) y se colocaron 12 implantes inmediatos Phybo® de superficie TSA Avantblast (Impladent, Sentmenat, Barcelona, España) (6 en maxilar y 6 en mandíbula) (figura 4 y figura 5). En los implantes maxilares se combinaron fresas y osteotomos para preparar los lechos y en los implantes situados en la posición 5.5 y 6.5 se elevó el suelo del seno maxilar de forma atraumática mediante la utilización de osteotomos, elevando la membrana con ß-fosfato tricalcico (KeraOs®, Keramat, Santiago de Compostela, Spain) (figura 6 A y B).
Se evaluó la estabilidad primaria con el dispositivo de análisis de frecuencia de resonancia Osstell ISQ® (Integration Diagnostics AB, Gothengurg, Sweden); en todos los implantes se consiguió una estabilidad primaria superior a 60 ISQ, adecuada para realizar la carga inmediata.
Fase protésica
Se atornillaron los postes de impresión y se reposicionaron los tejidos blandos suturando con seda 3/0 (Lorca Marin®, Murcia, España). Los postes se ferulizaron y unieron a la guía quirúrgica con resina acrílica autopolimerizable para provisionales (figura 7 A y B). Cuando la resina fraguó, se desatornillaron los postes para retirar la impresión y se colocaron pilares de cicatrización (figura 8).
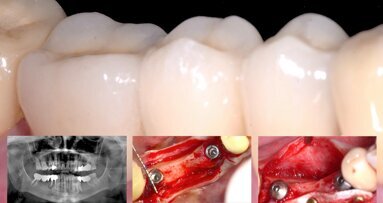
Se realizaron radiografías panorámicas después de la cirugía (digital ortopantomografía OP100, Instrumentarium Imaging, Tuusula, Finlandia) y Se prescribió amoxicilina + ácido clavulánico (875/125mg, 3 veces al día, 7 días), ibuprofeno (600 mg, 3 veces al día, 3 días) y enjuagues de clorhexidina al 0,12 %.
Las prótesis fueron atornilladas a las 24 horas, con tornillos cortos de prótesis y con un torque de 15 N-cm (figura 9). Se comprobó la oclusión (máxima intercuspidación, lateralidades y protusión) para ajustar una oclusión mutuamente protegida con función de grupo. La adaptación marginal de la restauración se controló con una ortopantomografía (figura 10).
El paciente fue instruido para mantener una buena higiene oral con ayuda de un irrigador, y se suprimieron los alimentos sólidos durante 6 semanas. La sutura se retiró a los 7 días. El paciente se mostró muy satisfecho desde el punto de vista estético y funcional, refirió haber sentido poco dolor y no presento inflamación durante el periodo postoperatorio.
La prótesis definitiva se empezó a confeccionar a partir de las 8 semanas de la colocación de los implantes. A los 3 años de la carga se realizó un control clínico y radiográfico (figura 10) (figura 11).
Las imágenes radiográficas panorámicas fueron calibradas con CliniView® (Version 5.1 program, Instrumentarium Imaging, Tuusula, Finlandia). Para realizar las mediciones, se determinaron dos puntos de referencia en la unión entre el implante y la restauración protésica, uno en mesial y otro en distal. Estos puntos son visibles y localizables en las radiografías panorámicas. Se trazó una recta que unía los dos puntos de referencia, considerando este eje como altura 0. Para determinar la pérdida ósea, una línea perpendicular fue trazada en mesial y distal del implante, desde ese eje al contacto con el hueso más coronal. La diferencia entre los valores encontrados en las dos mediciones (colocación de la prótesis y al año de la carga) fue usada para calcular la pérdida ósea en mesial y distal del implante, tomando la mayor de las dos como valor de referencia. Se encontró una pérdida ósea media de 0,76 ± 0,23 en los implantes inmediatos.
Vea el artículo completo en la edición digital de Dental Tribune Spain No. 2.
Tres expertos franceses explican que la efectividad entre la carga inmediata y la carga diferida de implantes en el paciente con maxilar totalmente ...
Este artículo presenta el caso clínico de una mujer de 58 años que precisó la rehabilitación inmediata de implantes dentales en las posiciones 44 y 46....
La rehabilitación del edentulismo mandibular completo se considera un desafío clínico en odontología. Las prótesis completas removibles convencionales ...
El autor presenta el caso clínico de una paciente de edad avanzada con problemas de salud sistémicos a la que se le realizó una rehabilitación fija del ...
La nueva Bluephase PowerCure y la G4 de Ivoclar Vivadent ofrecen más de lo que la mayoría de los clínicos esperan de una lámpara de polimerización de ...
El síndrome de boca ardiente (SBA) se caracteriza por ardor, dolor o quemazón en la boca y sin signos clínicos que evidencien ninguna ...
La Dra. Marinelly Mendes, experta en Estética dental y Rehabilitación Oral y Prótesis sobre Implantes, es una de las conferencistas que participarán en ...
La respiración bucal puede tener consecuencias como cambios en el rostro por la alteración del crecimiento de los maxilares, mordida abierta, dientes mal ...
La rentabilidad del instrumental dental depende de una amplia serie de factores, como la calidad de los materiales utilizados o el proceso de fabricación. ...
La Clínica Universitaria de la Escuela Superior de Implantología y Rehabilitación Oral (Esiro) anuncia una nueva serie de cursos personalizados para ...
Webinars en vivo
mié. 20 de mayo 2026
13:00 (CET) Madrid
Dr. Graham Carmichael BDSc (Hons), DClinDent (Pros), FRACDS, Dr. Robert Gottlander DDS
Webinars en vivo
mié. 20 de mayo 2026
15:00 (CET) Madrid
Webinars en vivo
mié. 20 de mayo 2026
17:00 (CET) Madrid
Webinars en vivo
mié. 20 de mayo 2026
19:00 (CET) Madrid
Prof. Dr. med. dent. Tim Joda PhD, MSc, eMBA
Webinars en vivo
jue. 21 de mayo 2026
18:00 (CET) Madrid
Dr. Leonardo Muniz DDS, MSC
Webinars en vivo
vie. 22 de mayo 2026
16:00 (CET) Madrid
Dr. Paweł Aleksandrowicz PhD
Webinars en vivo
vie. 22 de mayo 2026
17:00 (CET) Madrid



 Austria / Österreich
Austria / Österreich
 Bosnia y Herzegovina / Босна и Херцеговина
Bosnia y Herzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croacia / Hrvatska
Croacia / Hrvatska
 República Checa y Eslovaquia / Česká republika & Slovensko
República Checa y Eslovaquia / Česká republika & Slovensko
 Francia / France
Francia / France
 Alemania / Deutschland
Alemania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Hungría / Hungary
Hungría / Hungary
 Italia / Italia
Italia / Italia
 Países Bajos / Nederland
Países Bajos / Nederland
 Nórdico / Nordic
Nórdico / Nordic
 Polonia / Polska
Polonia / Polska
 Portugal / Portugal
Portugal / Portugal
 Rumania y Moldavia / România & Moldova
Rumania y Moldavia / România & Moldova
 Eslovenia / Slovenija
Eslovenia / Slovenija
 Serbia & Montenegro / Србија и Црна Гора
Serbia & Montenegro / Србија и Црна Гора
 España / España
España / España
 Suiza / Schweiz
Suiza / Schweiz
 Turquía / Türkiye
Turquía / Türkiye
 Reino Unido e Irlanda / UK & Ireland
Reino Unido e Irlanda / UK & Ireland
 Internacional / International
Internacional / International
 Brasil / Brasil
Brasil / Brasil
 Canadá / Canada
Canadá / Canada
 América Latina / Latinoamérica
América Latina / Latinoamérica
 EE UU / USA
EE UU / USA
 China / 中国
China / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Paquistán / Pākistān
Paquistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 Asean / ASEAN
Asean / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
Argelia, Marruecos y Túnez / الجزائر والمغرب وتونس
 Oriente Medio / Middle East
Oriente Medio / Middle East











































To post a reply please login or register